麻しんはなぜ再び増えているのか―成人の免疫ギャップから考える―
執筆:濱木珠恵(医療法人社団鉄医会ナビタスクリニック新宿院長)
【本稿のポイント】
・2026年、日本で麻しん(はしか)の報告数が急増しており、流行拡大の前段階にある。
・感染の中心は小児ではなく20〜40代の成人で、過去の接種制度の不備による「免疫ギャップ世代」と一致している。
・有効な予防手段はワクチン接種のみ。接種歴が記録で確認できない場合は、追加接種が推奨される。
2026年、麻しん(はしか)の国内報告数が急増している。感染の中心は小児ではなく20〜40代の成人——過去の接種制度が生んだ「免疫の空白世代」だ。現場で患者と向き合う濱木珠恵・ナビタスクリニック新宿院長(内科・血液内科専門医)が、今すべきことを解説する。(Japan In-depth編集部)
3月に入って、我々のクリニックに麻しん(はしか)を含むワクチン(MRワクチンやMMRワクチン)の接種を希望して受診する人が増えてきた。理由は「最近、はしかが増えているから予防しておきたくて」という方がほとんどだ。接種しに来る方々の多くが40代〜50代である。
来院した理由を尋ねると、こんな答えがくる。
「子どもの頃に罹ったおぼえがない」
「予防接種をしたかどうか、はっきりわからない」
「このあいだ抗体検査をしたら抗体が足りないと言われたから」
そう。日本では、麻しんを含むワクチンを接種する機会が不十分だった成人がまだまだ大勢いるのだ。実際に2026年の患者分布をみても、症例の中心は小児ではなく成人であり、20代から40代が大半を占めている。まさにこの【接種歴が不十分だった世代】と一致しており、現在の流行は、制度上生じた免疫ギャップが顕在化している現象として理解することができる。
現在、日本の制度では、小児の定期予防接種として、就学前に2回の麻しん風しん混合(MR)ワクチン接種を行っている。2回行うことで、麻しんの抗体を強く、さらに長く維持することができるからだ。しかし、この体制が整ったのは2000年代以降であり、それ以前に生まれた世代では接種機会が不十分だった可能性がある。
たとえば1973年10月~1990年4月1日生まれは定期接種では1回しか接種しておらず、さらに1990年4月2日~2000年4月1日生まれは制度上2回の接種機会があったが、あとから追加された2回目のワクチンを接種していない未完了者が一定数いるのだ。これらの層では2回接種が完了していない、あるいは接種歴が確認できないケースが少なくない。幼少期にはいったん高い抗体価になって感染を防げていたかもしれないが、1回接種のみでは長期間経過するうちに抗体価が下がる懸念がある。
私自身は、たまたま予防接種をする前に罹患した。おかげで今も抗体価は高いが、麻しんの自然感染には髄膜炎などの重篤な合併症や死亡リスクも伴う。江戸時代には「命定め」とまで言われた重症感染症だ。大学時代にその知識を得た時には、運良く命拾いしただけだったと安堵した。甘くみてはいけない病気だ。予防接種が充実している現代では、感染による自然免疫の獲得など決してお勧めできない。麻しんは、手洗いやマスクだけでは防ぐことはできない。確実に有効といえる予防手段はワクチン接種しかないのだ。
2026年3月現在、日本国内では麻しんの報告数が増加している。日本は2015年に麻しん排除国と認定されているが、その後も輸入症例を契機とした国内感染はあった。だが、ここ数年の「ほとんど発生しない状態」と比べ、ことしは明らかに増え方が違う。
国内の麻しん発生は、2023年は28例、2024年は45例と低水準で推移していたが、2025年には265例、さらに2026年は第11週時点ですでに139例が報告されている。もちろん、現時点の規模は、過去の流行と比べればまだ限定的だ。2018年には約280例、2019年には約740例が報告されており、特に2019年は排除状態達成後としては最大規模の流行だった。
しかし気になるのは、単純な総数の大小だけではない。増え方だ。海外由来の症例に加え、渡航歴のない国内感染例が確認され、さらに小規模ながら集団発生も報告されている。 今はまだ、大流行してはいないのだが、実は流行が拡大する前段階――いうなれば “スタート地点”にきているのだ。
麻しんの特徴は、その強い感染力にある。空気中を漂うウイルスによって感染し、免疫を持たない人が接触すると高い確率で発症する。流行が拡大する前にワクチンをしっかり接種して、防御することが必須だ。
実は2018~2019年の麻しん流行時にも、医療者は同じことを言い続けてきた。実際、当時も多くの成人が麻しん含有ワクチンを希望してクリニックを受診された。だが2018年はゴールデンウイークを境に流行が一時的に下火になり、麻しん流行の報道が減った途端、ワクチン希望者も激減した。ワクチンの流通不足と相まって、とうてい麻しん接種回数の不足している方々をカバーできるほどの接種者数にはいたらず、やきもきしたものだ。今年、また同じ轍を踏んではいけない。
大切なのは、「自分が接種しているかどうかを、記憶ではなく記録で確認すること」「接種歴が確認できなければ、追加接種をする」ことであり、めざすのは「麻しんを含むワクチンを2回接種している」ことである。
抗体検査によって免疫の有無を確認する方法もあるが、時間とコストを要し、結果の解釈にも一定の幅がある。一方で、麻しん含有ワクチンは安全性が確立されており、既に免疫がある場合でも追加接種による大きな問題は生じにくいとされている。このため、接種歴が記録で確認できない場合には、抗体検査を省略して接種を行うことも合理的な方法だ。
日本は2015年に麻疹排除国と認定されたが、排除とは国内で持続的な感染がない状態を指すものであり、海外からの持ち込みまでを防ぐものではない。実際には、輸入症例を契機に国内伝播が生じる構造は繰り返されており、現在の増加もその延長線上にある。排除状態は、ワクチンによる高い免疫水準によって維持されているに過ぎず、そのバランスが崩れれば流行は再び拡大しうる。ワクチンの接種歴をはっきりと確認できない方々は、ぜひこの機会に麻しん含有ワクチンを接種していただきたい。
麻しんは「過去の病気」ではなく、今なお対策を続けていく必要がある感染症であるのだから。
この記事は、「Vol.26058 麻しんはなぜ再び増えているのか―成人の免疫ギャップから考える― MRIC by 医療ガバナンス学会 (2026年4月3日) 」の転載です。
【FAQ】
Q1. 2026年の麻しんの流行状況は?
A.2026年第11週時点で国内報告数はすでに139例。渡航歴のない国内感染例や集団発生も確認されており、流行が拡大する前段階にある。
Q2. なぜ20〜40代の成人が感染の中心なのか?
A.2000年代以前は定期接種が1回のみ、または2回目の接種が未完了のケースが多く、長期間で抗体価が低下した世代が感染リスクにさらされているためだ。
Q3. 自分が2回接種しているか確認する方法は?
A.記憶ではなく、母子手帳などの記録で確認する。記録が見つからない場合は、接種歴が不明とみなして追加接種を検討すべきだ。
Q4. マスクや手洗いでは防げないのか?
A.麻しんは空気中を漂うウイルスによって感染するため、マスクや手洗いだけでは防ぐことはできない。確実に有効な予防手段はワクチン接種のみだ。

濱木珠恵
略歴
北海道大学医学部卒業。医療法人社団鉄医会ナビタスクリニック新宿院長。国立国際医療センターにて研修後、虎の門病院、国立がんセンター中央病院にて造血幹細胞移植の臨床研究に従事。
都立府中病院、都立墨東病院にて血液疾患の治療に従事したあと、2012年9月よりナビタスクリニック東中野院長、2016年4月より現職。専門は内科、血液内科、トラベルクリニック。
自身も貧血であった経験を活かし、クリニックでは貧血外来や女性内科などで女性の健康をサポートしている。
(本校のポイント、リード、FAQの文責:Japan In-depth編集部)
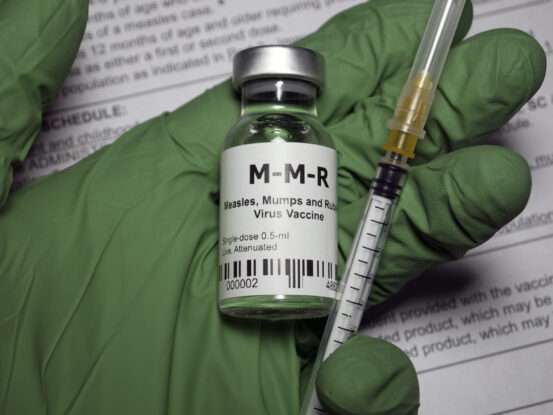
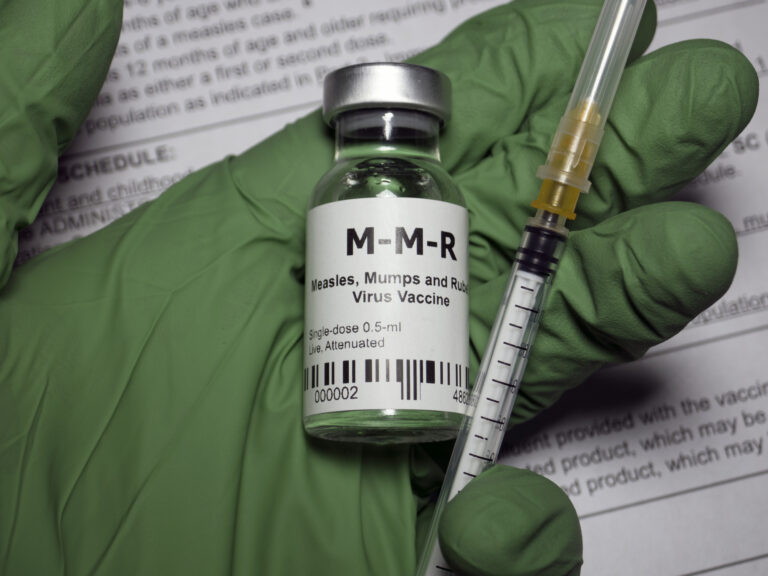
写真)麻しん予防に効果的なMMRワクチン
あわせて読みたい
この記事を書いた人
濱木珠恵医療法人社団鉄医会ナビタスクリニック新宿院長
北海道大学医学部卒業。医療法人社団鉄医会ナビタスクリニック新宿院長。国立国際医療センターにて研修後、虎の門病院、国立がんセンター中央病院にて造血幹細胞移植の臨床研究に従事。都立府中病院、都立墨東病院にて血液疾患の治療に従事したあと、2012年9月よりナビタスクリニック東中野院長、2016年4月より現職。専門は内科、血液内科、トラベルクリニック。自身も貧血であった経験を活かし、クリニックでは貧血外来や女性内科などで女性の健康をサポートしている。

 執筆記事一覧
執筆記事一覧