医師不足対策は看護師の有効活用

上昌広(医療ガバナンス研究所 理事長)
「上昌広と福島県浜通り便り」
【まとめ】
・日本の医師数はOECD加盟国35か国中24位。
・医師不足対策で考えるべきは、看護師の有効活用。
・医師の業務独占を緩和し、ナース・プラクティショナー(上級看護師資格)を認めよ。
【注:この記事には複数の写真・図が含まれています。サイトによっては全て表示されず、写真の説明と出典のみ記載されていることがあります。その場合はhttp://japan-indepth.jp/?p=37026で記事をお読みください。】
我が国の医師・看護師不足は深刻だ。ところが、医師と看護師では不足の度合いが違う。この差について、これまであまり議論されてこなかった。
この点は、国際比較してみると分かりやすい。人口1,000人あたりの医師数は2.4人で、OECD加盟35カ国中24位だ。一方、人口1,000人あたりの看護師数は11人。OECD加盟国中12位である。我が国は看護師より医師不足が深刻だ。
これは看護師数と医師数の比をみると一目瞭然だ。ハンガリーのセンメルワイス大学医学部に通う石川甚仁君の調査をご紹介したい。石川君によれば、我が国の看護師/医師は4.6だ。これはOECD加盟国中、フィンランド(4.7)につぐ2位だ(図1)。
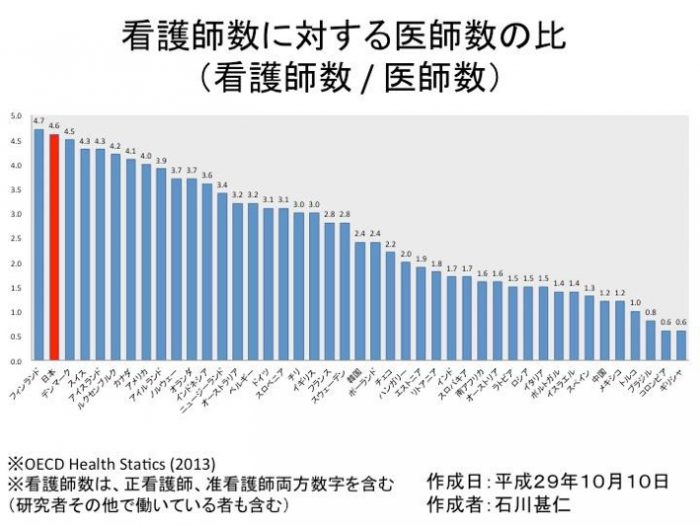
▲図1:看護師と医師数の国際比較
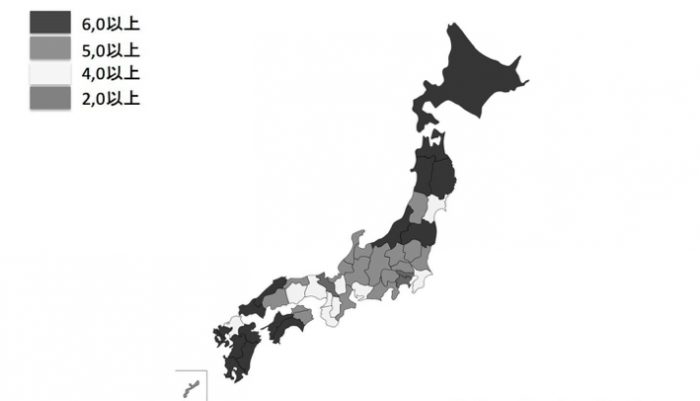
▲図2:都道府県の看護師数と医師数の比(2014年現在) 作成 センメルワイス大学医学部石川甚仁氏
ちなみに、英米など西欧先進国および北欧は3~4、東欧は2~3、南欧は2以下と低い。ギリシャにいたっては0.6だ。医師・看護師関係も国によって随分と違う。他の先進国と比較すると、我が国は、医師の不足を看護師がカバーしてきたことがわかる。
では、国内では、どのような差があるのだろう。図2は都道府県別の看護師数と医師数の比だ。西日本の値が高く、首都圏と大阪府・愛知県などの都市部が低いことがわかる。我が国の医師数は西高東低だ。看護師数は基本的に医師数に比例する(図3)。だが、実際には看護師は医師以上に、西高東低で偏在しているようだ。
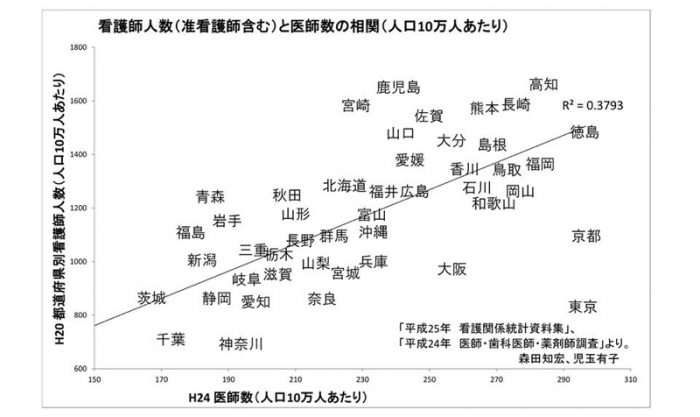
▲図3:看護師数と医師数の関係
その傾向がもっとも顕著なのは東京だ。看護師と医師の比は2.7。一番高い宮崎県(7.6)のおよそ3分の1だ。医師は多いが、看護師がいない。東京で働く若手医師が「看護師さんがやる仕事を全てさせられる」とこぼすのも無理からぬことだ。
東京には看護師はいないが、医師が多い。悲惨なのは千葉県や神奈川県だ。医師以上に看護師が不足している。この地域で団塊世代が一斉に高齢化する。厚労省は在宅医療を推進したいようだが、この状況では難しい。
かくの如く、我が国の医療現場が抱える問題は多様だ。地域の実情に適合した個別解が必要だ。ただ、一般論として、我が国は医師が少なく、看護師が比較的多い。医師不足対策で考えるべきは、看護師の有効活用だろう。これまで、このことはあまり議論されてこなかった。
では、福島県はどうなっているだろう。意外かもしれないが、看護師と医師の比は6.3。西日本と変わらない。実は福島を含め東北地方は、医師は少ないが、看護師は比較的多い。人口当たりの看護師数は、中国地方とほぼ同じレベルだ。
福島では、医師の業務独占を緩和し、ナース・プラクティショナーのような資格を認めれば、医師不足の緩和に役立つはずだ。ナース・プラクティショナーとは上級看護師資格で、一定のレベルの診断や治療を行うことが許されている。医師と看護師の中間職だ。
米国でナース・プラクティショナーが発達したのは、医師と比較して看護師が多かったからだろう。ナース・プラクティショナーが活躍する米国の看護師と医師の比は4.0。看護師の有効活用を考えた自然の帰結である。福島が特区としてナース・プラクティショナーを解禁すれば、「我こそは」と思う看護師が、活躍の場を求めて、やってくるかもしれない。
高齢化が進む地方では、在宅ケアのニーズは高まる。この分野でも看護師は活躍できそうだ。その際に問題となるのは規制だ。
私は、訪問看護ステーションの開設要件を緩和すればいいと思う。現在、新規開業には常勤換算で2.5人の看護師を確保しなければならないが、1人開業を認めたらどうだろう。自宅をオフィスに、全て自分でやれば、初期費用は格段に下がる。独立心旺盛な若手看護師が、地域医療に進出するはずだ。競争はサービスのレベルを向上させ、コストを下げる。
厚労省は、医師不足対策として、若手医師の地方勤務の義務化にご執心だが、この施策は何の根拠もない机上の空論で、おそらく実効性はない。
医師の総数が足りなければ、どんなことをしても問題は解決しない。厚労省が主導すれば、厚労省にとって優先順位が高い病院に優先的に医師が配置されるだけだ。
霞ヶ関で仕事をする高級官僚が、地域のニーズを十分に把握できるはずがない。もっと現場に裁量権を委ねるべきだ。医師不足対策の根本的な対策は、医師の養成数を増やすこと。ただ、それには時間がかかる。すぐにできるのは、既に育成した専門職の有効活用だ。地域の医師不足対策には、看護師の活用も含めて、幅広い視点で考えるべきである。
トップ画像:インドネシアで行われた米軍“上級看護師資格者”による一般診療 2010年 U.S. Navy photo by Mass Communication Specialist 2nd Class Eddie Harrison
【訂正】2017年11月7日
本記事(初掲載日2017年11月7日)の本文中、「医師と看護師の中間色だ。」とあったのは「医師と看護師の中間職だ。」の間違いでした。お詫びして訂正いたします。本文では既に訂正してあります。
誤:福島では、医師の業務独占を緩和し、ナース・プラクティショナーのような資格を認めれば、医師不足の緩和に役立つはずだ。ナース・プラクティショナーとは上級看護師資格で、一定のレベルの診断や治療を行うことが許されている。医師と看護師の中間色だ。
正:福島では、医師の業務独占を緩和し、ナース・プラクティショナーのような資格を認めれば、医師不足の緩和に役立つはずだ。ナース・プラクティショナーとは上級看護師資格で、一定のレベルの診断や治療を行うことが許されている。医師と看護師の中間職だ。
あわせて読みたい
この記事を書いた人
上昌広医療ガバナンス研究所 理事長
1968年生まれ。兵庫県出身。灘中学校・高等学校を経て、1993年(平成5年)東京大学医学部医学科卒業。東京大学医学部附属病院で内科研修の後、1995年(平成7年)から東京都立駒込病院血液内科医員。1999年(平成11年)、東京大学大学院医学系研究科博士課程修了。専門は血液・腫瘍内科学、真菌感染症学、メディカルネットワーク論、医療ガバナンス論。東京大学医科学研究所特任教授、帝京大学医療情報システム研究センター客員教授。2016年3月東京大学医科学研究所退任、医療ガバナンス研究所設立、理事長就任。

 執筆記事一覧
執筆記事一覧
































